Le Noma : causes, symptômes, prévention, traitements
Le Noma est une maladie bactérienne qui entraîne une nécrose des tissus mous de la face et déforme le visage de plus de 140 000 enfants chaque année dans le monde. Quelles en sont les causes ? Peut-on la soigner ? Peut-on la prévenir ? Réponses avec le Pr Hervé Bénateau, chirurgien maxillo-facial au CHU de Caen et responsable chirurgical au sein de l’association Enfants du Noma.
Des images insoutenables mais une réalité bien plus difficile encore. On connaît du Noma les séquelles qu’il laisse sur les visages des enfants, mais ce que l’on ignore le plus souvent, c’est qu’avec une prise en charge rapide et des soins adaptés, cette maladie se traite bien et le patient guérit en 24 à 48h.
Qu’est-ce que le Noma ?
“Le Noma (le terme vient du grec et signifie “dévorer”) est une maladie nécrosante destructrice de la bouche et du visage“, comme le définit l’Organisation Mondiale de la Santé (OMS)1.
Aussi appelé Cancrum oris, “le Noma est une gangrène à point de départ endobuccal, qui cause ensuite des destructions souvent sévères au niveau de la face, dépassant la cavité buccale“, peut-on lire dans le chapitre Prise en charge des fentes et du Noma chez l’enfant vu en humanitaire, publié par Bénateau H, Traoré H, Ambroise B, Chatellier A, Diakité C, Veyssière C publié dans le Livre de Chirurgie Plastique Pédiatrique aux éditions Sauramps 20152.
Les causes et facteurs de risque
La cause exacte de la maladie demeure inconnue. “Des études génétiques cherchent à l’établir, mais on ne la connaît pas à ce jour. Il ne s’agit pas d’une bactérie particulière mais plutôt de la flore bactérienne habituelle de la bouche qui sur un terrain affaibli devient pathologique. Le terrain est donc en cause, et c’est une maladie qui se développe sur un fond de faiblesse et de dénutrition“, explique le Pr Hervé Bénateau, chirurgien maxillo-facial au CHU de Caen et responsable chirurgical au sein de l’association Enfants du Noma3.
Des facteurs de risque ont d’ailleurs été clairement identifiés. Il s’agit :
- De la malnutrition ;
- De maladies déjà présentes : notamment les maladies infantiles comme la rougeole, la rubéole mais également d’autres telles que le paludisme ou encore le VIH ;
- D’une mauvaise hygiène bucco-dentaire.
Quels sont les pays les plus touchés ?
Les pays en voie de développement sont les plus touchés par la maladie. “Le bassin de population particulièrement concerné est l’Afrique sub-saharienne et d’une manière plus générale les pays défavorisés (continent asiatique et sud-américain également)“, détaille le chapitre du livre Chirurgie Plastique Pédiatrique.
“La distribution du Noma est superposable sur une carte aux zones où il y a de la malnutrition : c’est une maladie de la pauvreté“, précise le Pr Bénateau.
Quelles sont les personnes les plus touchées ?
Cette maladie touche particulièrement les enfants de moins de dix ans. “La période particulièrement à̀ risque est entre 2 et 6 ans. Les enfants à cet âge viennent pour beaucoup d’être sevrés de l’allaitementmaternel qui les protégeait et deviennent alors plus vulnérables, notamment s’ils contractent une maladie infectieuse comme le paludisme ou la fièvre typhoïde. C’est aussi la période des maladies infantiles ( rougeole, scarlatine, oreillons…) qui accentuent leur fragilité́”, précisent les auteurs du chapitre Prise en charge des fentes et du Noma chez l’enfant vu en humanitaire.
Combien de cas chaque année dans le monde ?
Selon les chiffres de l’OMS datant de 1998, on estime qu’il y a 140 000 nouveaux cas chaque année dans le monde. Une incidence probablement sous-estimée.
Y a-t-il des cas en France ?
“Il y eu des cas de Noma dans les pays occidentaux jusqu’au XXème siècle. Il y a eu quelques cas dans les camps de déportation pendant la Seconde Guerre mondiale. Il y a également eu des patients immunodéficients atteints du Sida qui présentaient des infections ‘Noma-like’ (qui ressemblent au Noma, ndlr) mais ce n’est pas exactement la même maladie“. Mais en dehors de cela, le Noma ne touche plus les pays occidentaux, il n’y a donc pas de cas en France.
Quels sont les symptômes ?
Le Noma évolue en plusieurs stades comme l’explique l’OMS.
- Le stade d’alerte : il s’agit d’une gingivite simple. Les gencives sont rouges ou gonflées et saignent au brossage ou au toucher ;
- Le stade 1 : c’est le stade de la gingivite nécrosante aiguë. “Les saignements des gencives deviennent spontanés, des ulcérations douloureuses des gencives apparaissent, possible ulcération d’une ou plusieurs papilles inter dentaires, mauvaise haleine ou halitose, salivation excessive“, précise l’OMS ;
- Le stade 2 : c’est le stade de l’œdème. “L’ulcération gingivale et des muqueuses s’étend, mauvaise haleine ou halitose, apparaissent enflure du visage ou œdème, joue douloureuse, forte fièvre, salivation excessive, bouche endolorie, difficulté à manger, anorexie, lymphadénopathie” ;
- Le stade 3 : il correspond au stade gangréneux. “Les tissus mous et durs de la bouche se détruisent. Une lésion bien limitée se distingue avec un centre nécrotique noirci. Les tissus nécrosés se séparent laissant un trou dans le visage souvent sur les joues ou les lèvres. Difficultés à manger, perforation rapide de la joue, exposition des dents et des os dénudés, dessèchement progressif de la gangrène du visage, anorexie, apathie” écrit l’Organisation Mondiale de la Santé ;
- Le stade 4 : ou stade de la cicatrisation, il correspond à l’apparition “de constriction des mâchoires selon l’emplacement des lésions, séquestre dentaire et exposition des os, début de la cicatrisation” ;
- Le stade 5 : le stade des séquelles. “L’enfant est défiguré. Apparition de trismus selon l’emplacement des lésions, perte de dents, difficultés à se nourrir, problèmes d’élocution, écoulement salivaire, déplacement des dents, anarchie dentaire, fusion des os des mâchoires, régurgitation nasale“.
La maladie évolue très rapidement et en quelques semaines seulement, l’enfant peut arriver au stade des séquelles.
Est-ce contagieux ?
Le Noma n’est pas une maladie contagieuse. Il ne s’agit pas non plus, comme peuvent le véhiculer certaines croyances, d’une malédiction contre les parents ou de la sorcellerie. Ces pensées entraînent souvent une stigmatisation des enfants survivants, rendant leur vie encore plus difficile.
Quel est le pronostic de la maladie ?
Il dépend de la vitesse à laquelle les soins sont apportés. En l’absence d’une prise en charge précoce, le taux de mortalité dû à la maladie s’élève à 90%. “Le décès est causé par la dénutrition et la déshydratation. La maladie consomme beaucoup de calories et dans ce cas elle s’attaque à un organisme déjà fragile et malnutri“, précise le chirurgien maxillo-facial.
Les traitements du Noma
Les traitements sont de différents ordres en fonction du stade de la maladie.
À un stade précoce : la renutrition, l’hydratation et des soins locaux et d’hygiène buccodentaire sont requis. Des antibiotiques sont également nécessaires. “Cette prise en charge entraine la guérison du patient en quelques jours seulement. Cela rend les séquelles encore plus inacceptables“, déplore le Pr Bénateau.
Car comme le souligne le médecin, les enfants qu’il voit en consultation, lors de ses missions humanitaires, souffrent de séquelles majeures. Leur prise en charge est donc très complexe. “À la phase d’état, il y a une mortification des tissus touchés. La maladie a atteint la joue, la lèvre et parfois même l’os. Les lésions vont entraîner la formation d’une croûte et une fois qu’elle tombe, elle laisse place à un trou“.
“Cet état provoque une souffrance terrible et une rétraction des tissus. Les enfants n’arrivent plus à ouvrir la bouche et une difficulté mécanique à s’alimenter vient aggraver la dénutrition déjà présente. Parfois la seule solution est de faire passer la nourriture par le trou présent dans la joue. Les dents sont vite cariées car le défaut d’ouverture de la bouche ne permet pas l’accès à l’hygiène buccale. Les conséquences au niveau dentaire sont catastrophiques. Certains n’ont plus ouvert la bouche depuis 10 ou 15 ans“.
Autre problème soulevé par le spécialiste : la dénutrition entraîne des problèmes de cicatrisation. “On essaie de préparer les missions. Si un patient est trop dénutri pour être opéré, un programme de renutrition est mis en place et il sera opéré lors d’une mission ultérieure“.
Comment prévenir la maladie ?
Le geste de prévention le plus simple est d’effectuer un examen bucco-dentaire régulier à domicile ou lors de visites médicales.
En cas de tuméfaction, ulcération ou haleine fétide, il faut consulter le Centre de Santé le plus proche dans de brefs délais.
La prévention passe également par l’amélioration de l’accès à l’alimentation, le suivi des vaccinations, et l’hygiène buccodentaire, comme le rappelle l’OMS.
Quels sont les principaux enjeux face au Noma ?
“Pour faire disparaître la maladie, il faudrait faire disparaître la malnutrition, ce qui reste malheureusement aujourd’hui utopique, et il faut donc miser sur la prévention“, explique le Pr Bénateau.
Cette maladie touchant particulièrement les enfants des pays les plus démunis, le principal enjeu est celui du retard de la prise en charge et du peu d’accès aux soins pour éviter les séquelles ou même les opérer lorsqu’elles sont installées.
Autre problème majeur : “l’accès aux soins ne bénéficie le plus souvent d’aucune prise en charge financière dans ces pays. Or, le Noma touche les gens extrêmement pauvres donc même lorsque les campagnes de prévention touchent leur cible, ils n’ont pas souvent l’argent de se faire soigner“.
La prévention a beau être primordiale, sa portée est parfois en pratique assez limitée. “Même si une personne est sensibilisée et reconnaît la maladie à un stade précoce, les centres de santé sont parfois à un jour de marche. Ce sont des zones tellement précaires que les familles ne peuvent pas toujours s’y rendre, ne pouvant notamment pas toujours se permettre de manquer un jour de travail. Et enfin, si elles arrivent dans ce centre, il n’y a pas toujours les antibiotiques adaptés ou la possibilité de renutrir l’enfant“, explique le médecin.
Les associations pour lutter contre le Noma
La lutte contre le Noma se passe sur le terrain. Des associations se rendent sur place pour apporter leur aide, leurs soins et leur savoir-faire. Parmi elles, on retrouve l’association scientifique GESNOMA basée à Genève, Vaincre Noma, NoNoma, ou encore Les Enfants du Noma, dont le Pr Bénateau est le responsable chirurgical. Il part régulièrement en mission dans les zones précaires.
“L’idée est d’aller toujours au même endroit. Pendant 10 ans j’ai effectué des missions au Mali, puis pendant 5 ans au Burkina. Le but est d’autonomiser les équipes locales. Actuellement, je pars à Conakry en Guinée. Dans le service de chirurgie maxillo-faciale du Pr Diallo, ils regroupent les cas difficiles avant notre arrivée. Nous consultons et dispensons une formation aux équipes sur place. On accueille aussi des chirurgiens en formation dans notre service hospitalier à Caen, sur des stages de 3 à 12 mois selon“, détaille le Pr Bénateau.
Les missions organisées par l’association Enfants du Noma regroupent des équipes constituées de chirurgien.ne.s, d’anesthésistes, d’internes et d’infirmier.e.s. “On part en général une quinzaine de jours. Le premier jour est dédié à la consultation. Ensuite, on opère et le dernier jour est réservé aux consultations post-opératoires. La télémédecine constitue une grande avancée, elle nous permet de préparer les missions à l’avance et de faire quelques consultations post-opératoires pour le suivi des patients dont les cas sont les plus compliqués“.
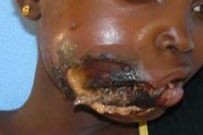
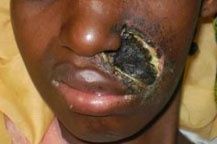
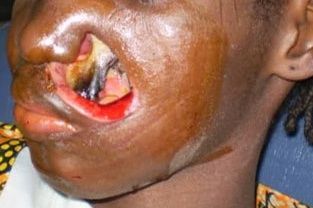
Le Noma en photos
(Attentions, ces photos illustrent des cas de Noma en phase aiguë, phase d’état précoce et phase d’état tardive. Si vous êtes sensibles à la vue d’images médicales montrant des plaies, nous vous recommandons de ne pas les regarder.)
Phase aiguë
© Collection personnelle du Pr Bénateau
Phase d’état précoce
© Collection personnelle du Pr Bénateau
Phase d’état tardive
© Collection personnelle du Pr Bénateau